Dislipidemie: definizioni
Quando parliamo comunemente di colesterolo o trigliceridi alti, intendiamo quelle che nel linguaggio medico vengono definite dislipidemie (letteralmente alterazione dei lipidi nel sangue). I lipidi, o grassi, costituiscono una componente essenziale del nostro metabolismo, in quanto svolgono una funzione di riserva energetica, cui attingere durante l’attività fisica o il digiuno. Inoltre, la membrana delle nostre cellule è composta per la maggior parte di lipidi. Tante altre sono le funzioni di queste molecole: attività protettiva nei confronti degli agenti fisici e biologici esterni, digestione, riproduzione… Essendo apolari, i lipidi non possono essere trasportati nel sangue e nei fluidi biologici (che sono a base di acqua) così come sono. Pensiamo a cosa succede quando proviamo a miscelare olio e acqua; l’olio (apolare) e l’acqua (polare) non si sciolgono l’uno nell’altra e rimangono separate. Pertanto, è necessaria la presenza di trasportatori di lipidi, le cosiddette apolipoproteine (proteine di trasporto) che, insieme ai lipidi trasportati, costituiscono le lipoproteine. Esistono diversi tipi di lipoproteine, in base alla densità. Le principali sono le seguenti: chilomicroni, lipoproteine a bassa densità (LDL), lipoproteine ad alta densità (HDL), lipoproteine a densità molto bassa (VLDL). I lipidi vengono trasportati attraverso 3 vie: via esogena, via endogena e trasporto inverso. La via esogena è quella attraverso la quale i lipidi vengono trasportati dall’intestino (dove vengono assorbiti con la dieta) al fegato, all’interno dei chilomicroni. Nella via endogena, i lipidi vengono trasportati dal fegato ai tessuti del nostro organismo, all’interno delle VLDL; i tessuti non assorbono tutti i lipidi delle VLDL; ciò che rimane viene in parte riassorbito dal fegato e in parte rimane nel sangue sottoforma di LDL. Parte dei lipidi rimasti nel sangue, vengono trasportati di nuovo verso il fegato, all’interno delle HDL.
Cause e classificazione
La classificazione delle dislipidemie dipende fondamentalmente dalla loro causa e prevede due gruppi principali: dislipidemie primitive e dislipidemie secondarie. Le dislipidemie primitive o primarie, sono causate da alterazioni di uno o più geni, implicati nel metabolismo dei lipidi. Si tratta di forme familiari, cioè in cui più membri consanguinei della stessa famiglia, hanno la stessa alterazione. Le dislipidemie secondarie, invece, sono così definite perché dipendono da altre condizioni patologiche: obesità, dieta sregolata, ipotiroidismo, assunzione di farmaci, diabete, abuso di alcol, insufficienza renale cronica. In realtà si ipotizza che nelle forme secondarie vi sia comunque un’alterazione di uno o più geni, ancora da individuare con studi scientifici. Nel linguaggio comune sentiamo parlare semplicemente di ipercolesterolemia o ipertrigliceridemia, ma in realtà si tratta di un’esemplificazione di una realtà ben più complessa.
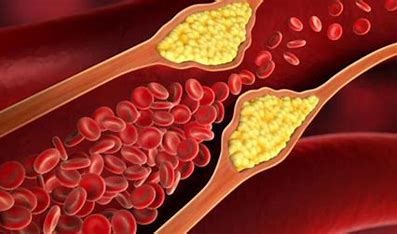
Diagnosi delle dislipidemie
La diagnosi prevede inizialmente un prelievo di sangue, dopo 12 ore di digiuno dalla sera prima. Attraverso gli esami del sangue abbiamo la possibilità di dosare diversi parametri: trigliceridi, colesterolo totale, colesterolo HDL, colesterolo LDL. Si parla di ipertrigliceridemia quando i livelli di trigliceridi nel sangue supera i 150 mg/dl. Per il colesterolo la situazione è più complessa. Da solo, il colesterolo totale non è sufficiente a porre una diagnosi di ipercolesterolemia, anche se un valore superiore a 200 mg/dl deve mettere in allarme. Infatti, comunemente sentiamo parlare di colesterolo buono e colesterolo cattivo. Riallacciandoci al primo paragrafo, possiamo associare il termine “buono” al colesterolo HDL e il termine “cattivo” al colesterolo LDL. Infatti, ricordiamo che il le lipoproteine LDL sono quelle che residuano nel sangue dal trasporto dei lipidi dal fegato ai tessuti, e sono effettivamente quelle che portano ad un accumulo di colesterolo nelle pareti delle arterie, portando alla formazione delle placche ateromasiche (l’aterosclerosi che porta a malattie quali infarto miocardico, ictus e trombosi arteriosa). Viceversa, le lipoproteine HDL, sono deputate a riassorbire i lipidi residui nel sangue e a trasportarli al fegato, svolgendo un ruolo protettivo di “spazzini”e riducendo il deposito di colesterolo nelle pareti delle arterie. Pertanto, sono auspicabili bassi livelli nel sangue di colesterolo LDL (colesterolo cattivo), al di sotto di 100-130 mg/dl e alti livelli nel sangue di colesterolo HDL (colesterolo buono) al di sopra di 60 mg/dl. Riassumendo, non basta dosare il colesterolo totale per porre una diagnosi di ipercolesterolemia, ma bisogna sempre associare il dosaggio di colesterolo HDL e LDL. Spesso si sente parlare di rapporto tra colesterolo cattivo e colesterolo totale o di rapporto tra colesterolo buono e colesterolo cattivo: questo rappresenta un altro modo, equivalente, di porre una diagnosi corretta di ipercolesterolemia. Nel sospetto di forme familiari, è fondamentale la richiesta di una consulenza in centri per le dislipidemie, allo scopo di individuare i geni coinvolti nella genesi della dislipidemia, fondamentalmente per due motivi: intraprendere una terapia corretta e attuare uno screening familiare, per una diagnosi precoce negli altri componenti della famiglia (alcune dislipidemie familiari si sviluppano già nella prima infanzia e determinano morte per cause vascolari molto precoce).
Terapia delle dislipidemie
L’approccio terapeutico alle dislipidemie prevede due percorsi consecutivi e associati: modifiche comportamentali e terapia farmacologica. Per modifiche comportamentali si intendono: attuazione di una corretta dieta e svolgimento di attività fisica. La dieta dovrebbe sempre essere condotta con il sostegno di dietologi e nutrizionisti, in quanto le cosiddette diete “fai da te” sono caratterizzate da elevata percentuale di fallimenti e ricadute, oltre ad essere potenzialmente pericolose, in quanto spesso fortemente sbilanciate. L’attività fisica più adeguata è quella aerobica (camminate veloci, corsa moderata, bicicletta, nuoto) in quanto è quella che effettivamente “brucia” i grassi. Nei soggetti di una certa età, in coloro che hanno già avuto eventi vascolari (infarto, ictus, trombosi) o hanno altre patologie, in coloro che hanno elevato rischio di eventi vascolari (obesità, colesterolo alto, fumo di sigaretta, diabete, ipertensione arteriosa) è fortemente raccomandato effettuare una consulenza da un cardiologo o meglio ancora da un medico dello sport, prima di intraprendere lo sport scelto. La terapia medica si avvale dell’uso di diverse categorie farmacologiche, scelte in base al rischio vascolare e al livello di colesterolemia e trigliceridemia. Tra i farmaci più usati vi sono le statine, le resine, gli inibitori dell’assorbimento intestinale di colesterolo e gli acidi grassi omega 3.
Nuova terapia farmacologica per le dislipidemie
Novità dello scorso 3 ottobre 2022, è che l’Agenzia Italiana del Farmaco (AIFA) ha approvato la rimborsabilità del farmaco Inclisiran (nome commerciale Leqvio), per la terapia dell’ipercolesterolemia primitiva e mista. Ciò vuol dire che molti pazienti potranno ricevere questo nuovo farmaco, pagando solo il ticket. In particolare, l’Inclisiran è indicato nei pazienti che non riescono a raggiungere adeguati livelli di colesterolo LDL nonostante la terapia a pieno dosaggio con le statine, oppure nei pazienti che hanno avuto reazioni indesiderate eccessive alle statine o per i quali la terapia con le statine è controindicata . L’Inclisiran agisce inibendo l’espressione del gene pcsk9, implicato nel metabolismo delle LDL, attraverso interferenza mediante piccole molecole di rna (siRNA). Secondo gli studi scientifici condotti, l’Inclisiran sarebbe in grado di dimezzare i livelli di colesterolo LDL, già dopo 1-2 mesi. La terapia prevede una prima somministrazione sottocutanea del farmaco, seguita da una seconda dose dopo 3 mesi e poi una somministrazione ogni 6 mesi. Questo aumenta anche la compliance (adesione alla terapia) dei pazienti. Non è ancora noto se tale farmaco sia in grado di ridurre il rischio di eventi vascolari e di morte. Questo perché, essendo un farmaco nuovo, sono necessari anni di studio per stabilire la sua capacità di ridurre il suddetto rischio. Tuttavia, considerando che l’ipercolesterolemia LDL è alla base della formazione delle placche ateromasiche, almeno in teoria il rischio di eventi vascolari e di morte, dovrebbe ridursi significativamente, con l’assunzione di questo farmaco.
Per informazioni: https://mycarepescara.it/contatti/
Per commentare l’articolo, iscriviti al sito: https://mycarepescara.it/
Fonte: 9.pdf (simg.it)
Medico-Chirurgo specialista in medicina del lavoro.
Iscritto all’elenco nazionale dei Medici Competenti.